-
十二指肠Brunner腺腺瘤(Brunner gland adenoma,BGA)是较少见的良性肿瘤,术前诊断比较困难,国内文献多为个例报道。本研究回顾性分析7例经手术或内镜并由病理证实的十二指肠Brunner腺腺瘤的多排螺旋CT表现,总结分析其CT影像学特点,以提高对其诊断的准确率。
-
收集本院2010年1月至2013年12月经手术切除或胃镜活检病理证实的十二指肠BGA共7例,其中男性2例、女性5例,年龄35~65岁,平均50.5岁。临床症状均表现为上腹部不适,其中伴反酸、恶心、呕吐5例,伴黑便2例。实验室检查大便潜血阳性3例,其余患者实验室检查均未见异常。
所患者均于行CT检查前签署了知情同意书。
-
患者空腹10~12 h,检查前60、30、15 min分次口服300~500 ml纯净水以充盈胃。CT检查使用GE Light Speed 64排CT容积扫描,扫描范围为膈顶至肝脏下缘,重建层厚及层距均为5 mm。全部病例均行平扫和双期增强扫描。对比剂采用右侧肘静脉团注典比乐(370 mg/m1)80~100 ml,流速2~3 ml/s,注药后25 s行动脉期扫描,60 s行门静脉期扫描。
-
由两位副主任医师及以上级别的放射科医师共同对肿瘤的影像学表现进行分析,评价内容包括肿瘤的发生部位、形状、长径、有无包膜、密度、平扫及强化情况等。
-
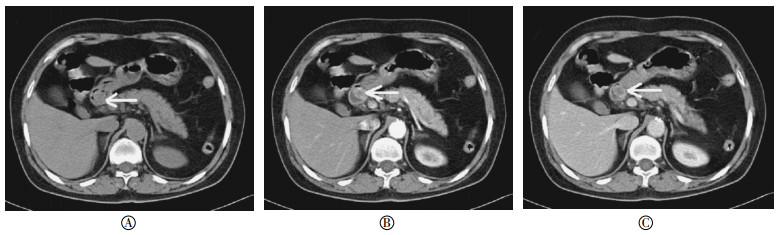
肿瘤位于十二指肠小弯侧3例,大弯侧4例,7例均为单发,其中5例呈类圆形,2例呈长条状,均表现为突入肠腔内的肿块。肿瘤长径为1.5~5.1 cm,平均4.1 cm。肿瘤边缘清晰,但难以判断有无包膜。CT检查肿瘤平扫呈软组织密度影,与邻近肠壁密度相似(图 1A),1例肿瘤较小者密度较均匀,余6例肿瘤较大者密度不均匀。增强扫描动脉期肿块呈中度不均匀强化,未见增粗及异常供血血管(图 1B),门静脉期均呈持续渐进性强化,密度仍不均匀(图 1C)。
-
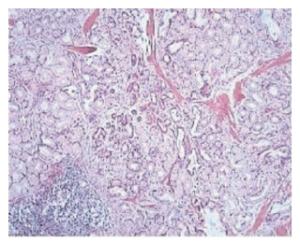
3例行胃镜活检,4例行十二指肠肿瘤部分切除术。7例大体标本均呈边界清楚的实性肿瘤,无蒂,2例可见包膜,3例肿瘤表面可见溃疡形成。胃镜活检可见Brunner腺增生呈结节状,其间散在分布平滑肌和纤维组织间隔,伴有囊状扩张的腺体导管,肿瘤间质内可见淋巴细胞浸润(图 2)。
-
解剖学家Brunner于1688年首次描述了Brunner腺。Brunner腺为十二指肠所特有黏液腺,主要位于十二指肠黏膜和黏膜下层,从幽门至十二指肠乳头部均可见其分布,以十二指肠球部分布最多,至水平段则逐渐减少。十二指肠BGA的病因仍不清楚,可能与十二指肠炎症的反复刺激或胃酸分泌过多导致Brunner腺的反应性增生并继发形成以Brunner腺为主的错构瘤等有关[1]。此病好发于40~60岁之间,无明显性别及种族差异。此病发展缓慢,多数患者无明显的临床症状,但随着肿瘤逐渐增大,多数患者可出现不同程度的消化道症状,主要表现为局部胃肠刺激症状,如上腹胀痛不适、反酸、腹胀以及不同程度的梗阻表现。肿瘤表面可发生糜烂、坏死或溃疡,并发生出血,进而表现为间断发生的柏油样便,少数可能引起呕血,长期的慢性出血可导致贫血甚至失血性休克。由于十二指肠固定在后腹膜,可移动性差,部分较为严重病例可发生肠痉挛或十二指肠套叠等[2]。
BGA均发生在十二指肠,起源于肠壁黏膜层或黏膜下层,形成结节或息肉状肿块并突入肠腔内,根据肿瘤的形态及分布可分为3种类型:Ⅰ型(小结节型),呈小结节状的多发充盈缺损,X线表现为铺路石状;Ⅱ型(局限性结节型),为多发的局限性增生结节或充盈缺损;Ⅲ型(单发结节型),呈单发息肉状结节或充盈缺损[3]。本研究中的病例均为单发病灶,为单发结节型。BGA可无蒂或由黏膜和黏膜下组织形成的蒂,无明显包膜,直径可由数毫米至10余厘米不等,一般认为其恶变可能性很小,偶有腺瘤恶变的报道。本研究中的病例中有2例可见包膜,肿瘤胃镜活检均可见Brunner腺增生、平滑肌和纤维组织间隔、呈囊状扩张的导管及淋巴细胞。从本研究CT平扫结果来看,BGA大小与其内部密度分布可能有一定关系;从增强扫描来看,BGA呈不均匀、持续渐进性强化,CT值可增加30 HU,其原因可能为,肿瘤主要是增生的Brunner腺,其与邻近肠壁黏膜层或黏膜下层中的Brunner腺相近,故其增强扫描的强化变化及程度也相似。肿瘤内密度不均匀及强化的不均匀,可能与瘤组织内含有平滑肌、纤维组织、囊性扩张的导管以及淋巴管细胞浸润等多种组织细胞混杂有关[4]。
BGA是十二指肠上较为少见的良性肿瘤,其CT表现具有一定的特点,但需与十二指肠Brunner腺腺体增生、小肠间质瘤、血管瘤、淋巴瘤以及异位的胰腺组织等鉴别[5-6]。十二指肠Brunner腺腺体增生体积较小,多<0.5 cm3,且组织学上仅为Brunner腺腺体增生表现,增强扫描Brunner腺腺体增生为均匀强化[7]。小肠间质瘤体积较大,多为类圆形或分叶状肿块,表现为密度均匀或不均匀的软组织肿块,增强后显著强化,肿块内可见坏死及气体[8]。血管瘤平扫呈稍低密度影,增强后强化明显且可见向中央逐渐填充的特征表现。淋巴瘤好发于空肠,十二指肠较为少见,肿瘤密度均匀,少有坏死,增强后中等度强化,腹膜后区及肠系膜多见淋巴结肿大融合等[9]。异位胰腺组织又称为迷走胰腺,是一种常见的先天性发育异常的疾病,小团异位的胰腺组织好发于十二指肠,位于黏膜下层。CT平扫示其密度与同层正常胰腺一致,增强扫描动脉期、门静脉期强化程度、密度的变化均与正常胰腺一致[10]。
十二指肠Brunner腺腺瘤的CT表现(附7例病例报道)
CT imaging features of duodenal Brunner′s gland adenoma(with 7 cases analysis)
-
摘要:
目的 探讨十二指肠Brunner腺腺瘤的CT影像学表现。 方法 回顾性分析7例经病理证实的十二指肠Brunner腺腺瘤CT表现。 结果 十二指肠Brunner腺腺瘤表现为密度均匀或不均匀的类圆形或长条形肿块,直径1.5~5.1 cm不等,平均4.1 cm,边缘清晰;CT平扫示肿瘤实体部分密度均与临近肠壁密度相似,增强扫描动脉期均呈中度不均匀强化,门静脉期均呈渐进性强化,密度仍欠均匀。 结论 十二指肠Brunner腺腺瘤的CT表现具有一定的特点,对其影像特征的认识可减少误诊率,但最终确诊仍有赖于病理诊断。 -
关键词:
- 十二指肠 /
- Brunner腺 /
- 腺瘤 /
- 体层摄影术, X线计算机 /
- X线影像增强
Abstract:Objective To investigate the CT imaging features of duodenal Brunner′s gland adenoma. Methods CT imaging data of 7 pathologically confirmed duodenal Brunner′s gland adenomas were retrospectively analyzed. Results Duodenal Brunner′s gland adenomas were round or strip-like shaped tumors with homogeneous or heterogeneous density, with a clear margin. The size of tumors ranged from 1.5~5.1 cm, and 4.1 cm in average. The solid part of tumors has a similar density compared to the adjacent intestinal wall on plain CT, and has a moderately heterogeneous enhancement in the arterial phase after contrast agent administration. In the portal venous phase, the tumors were progressively but still heterogeneous enhanced. Conclusions There are some specific imaging features of duodenal Brunner′s adenoma. The cognition of its imaging features makes accurate diagnosis possible, but the definitive diagnosis still requires pathological diagnosis. -
Key words:
- Duodenum /
- Brunner glands /
- Adenoma /
- Tomography, X-ray computed /
- Radiographic image enhancement
-
-
[1] 乐羿, 张绍庚, 齐瑞兆, 等.十二指肠Brunner腺瘤病理及临床特点分析(附3例报告)[J].中国内镜杂志, 2013, 19(7):760-763.
[2] 许国强, 章宏, 厉有名, 等. 15例十二指肠Brunner腺瘤的诊治[J].中华消化杂志, 2006, 28(8):511-514. doi: 10.3760/j.issn:0254-1432.2006.08.003
[3] Yadav D, Hertan H, Pitchumoni CS. A giant Brunner′s gland adenoma presenting as gastrointestinal hemorrhage[J]. J Clin Gastroenterol, 2001, 32(5):448-450. doi: 10.1097/00004836-200105000-00020 [4] Koizumi M, Sata N, Yoshizawa K, et al. Carcinoma arising from brunner′s gland in the duodenum after 17 years of observation-A case report and literature review[J]. Case Rep Gastroenterol, 2007, 1(1):103-109. [5] 罗敏, 江紫荣, 范建忠, 等.胃部少见原发性肿瘤的MDCT诊断[J].临床放射学杂志, 2013, 32(5):664-668.
[6] 激扬, 魏梦绮, 唐永强, 等.十二指肠恶性肿瘤的MSCT诊断[J].实用放射学杂志, 2011, 27(2):235-237. doi: 10.3969/j.issn.1002-1671.2011.02.021
[7] 吕璧华, 应丽园, 胡清涛.十二指肠Brunner腺增生症25例临床分析[J].浙江临床医学, 2005, 7(7): 681, 683.
[8] 李先浪, 王晓荣. MSCT对胃间质瘤的诊断价值[J].放射学实践, 2014, 29(3):314-317.
[9] 姜伦, 吴晶涛, 王守安, 等.原发小肠淋巴瘤的CT诊断[J].实用放射学杂志, 2013, 29(4):586-588. doi: 10.3969/j.issn.1002-1671.2013.04.020
[10] 窦丽娜, 徐青.消化道异位胰腺CT表现(附6例报告及文献复习)[J].临床放射学杂志, 2012, 31(12):1752-1754.
-





 下载:
下载: