-
患者女性,16月,来我院半月前出现无明显诱因的呕吐,呕吐物为胃内容物,发作频繁,无明显肢体活动障碍。曾在当地其他医院以“胃肠型感冒”住院治疗,治疗效果不佳。查体:患儿神志清醒,双侧瞳孔对光反射灵敏,眼球活动正常,张口、伸舌居中,无发热,颈软,无明显颈抵抗,四肢肌力正常,肌力Ⅴ级,神经专科病理反射未引出。实验室检查:血、尿、粪便常规和肝功、血生化指标均在正常范围内,心、脑电图检查未见异常。因患者为一岁的婴儿,与患儿有关的所有医学检查均征得患儿父母的理解并签署知情同意书[1]。
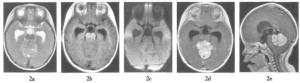
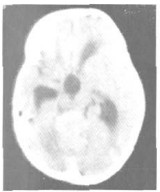
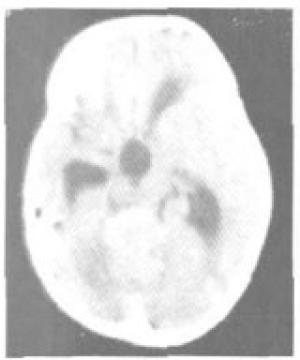
影像学检查:CT平扫于小脑蚓部及第四脑室内见分叶状软组织肿块,呈稍高密度(图 1);MRI平扫见小脑蚓部不规则分叶状软组织肿块,呈不均匀长T1长T2异常信号,其内可见散在小囊状更长T1更长T2信号,肿块大小约4.3 cm×4.9 cm×5.7 cm,边缘清楚,突入四脑室内,四脑室室腔被肿块完全填塞,脑室周围小脑半球及脑干受压、推移,见环状长T1长T2水肿带(图 2a,图 2b),扩散加权序列(b值=1000 s/mm2)呈稍高信号(图 2c),增强扫描肿块明显不均匀强化,其内小囊变区无强化(图 2d, 图 2e)。第三脑室及双侧脑室明显积水、扩张。MRI诊断为小脑蚓部髓母细胞瘤。
术中所见:枕下后正中入路切开硬膜,见小脑蚓部饱满,略向外膨隆,电灼切开小脑下蚓部,见肿瘤边界清楚,切面呈灰白色,质地稍韧,血供丰富。
病理镜下见:肿瘤由多种成分混合而成,主要由横纹肌样细胞构成,呈巢状排列,圆形或卵圆形,细胞边界清楚,细胞质嗜酸,核淡染,见核分裂相及黏液变性,并可见粉染致密的“包涵体”。
免疫组化:波形蛋白、尤文肉瘤标志物CD99、巢蛋白、细胞角蛋白、上皮膜蛋白均为阳性[2]。病理诊断:小脑恶性肿瘤,结合形态及免疫组化结果,考虑为非典型畸胎样/横纹肌样瘤(atypical teratoid/rhabdoid tumor, AT/RT)。
-
AT/RT为中枢神经系统高度侵袭性恶性肿瘤,临床罕见,由Biggs等[l]在1987年首次报道,Rorke等[2]于1996年命名此瘤为“AT/RT”,2007年世界卫生组织的中枢神经系统肿瘤分类法将其与髓母细胞瘤、幕上原始神经外胚层肿瘤都归为胚胎性肿瘤的一种单独的亚型[3],世界卫生组织分级为Ⅳ级。至今,此病在国外报道仅200余例,国内报道不足10例。
AT/RT好发于2岁以下的婴幼儿,94%的患者 < 5岁,男女发病比例为1.4∶1,少数发生于成人,52%发生在后颅凹(小脑、小脑桥脑角和脑干),39%在幕上(大脑、鞍上),5%在松果体,2%在脊髓,2%为多灶性,成人肿瘤均位于大脑半球[4]。组织发生至今尚未有定论,有学者认为AT/RT来源于脑膜前体细胞[5],好发于脑膜褶皱丰富处,如小脑皮层。病理上AT/RT不仅含有横纹肌样成分,还含有不等量原始神经外胚层、上皮及间叶成分,类似于畸胎瘤,但又缺乏畸胎瘤典型的组织分化特点,生殖细胞的标记全部阴性。免疫组化染色显示,波形蛋白、上皮膜抗原、广谱细胞角蛋白、胶质纤维酸性蛋白、突触素及嗜铬素均呈阳性表达,胎盘碱性磷酸酶、胃间质瘤特异性标志物、平滑肌肌动蛋白及神经纤维细丝蛋白呈阴性反应[6]。
AT/RT临床表现各异,取决于发病年龄、肿瘤大小、部位以及是否出现脑脊液播散转移等[7]。3岁以下的患儿常表现为呕吐、昏睡、易激动、体重减轻、头围增大和生长迟缓等非特异性症状和体征;3岁以上常表现为颅内压增高、颅神经麻痹、头痛及偏瘫等症状。
影像学表现:AT/RT多发生于幕下小脑蚓部和小脑半球,位于蚓部者MRI矢状位可见肿瘤凸入第四脑室,四脑室受压、变形,呈弧形包绕在肿瘤前方和侧面,四脑室以上脑室系统扩张;肿块细胞密度不均匀、坏死、出血及钙化而导致肿块密度、信号不均匀,CT平扫为混杂密度、等或稍高密度,多灶性囊变坏死区呈低密度;MRI呈不均匀等信号、长T1等信号、长T2信号(等信号时可能与肿瘤细胞密集,细胞核比例大而含水量相对较少有关),其内可见多灶性更长T1、更长T2囊性坏死液化区,肿瘤细胞因具有较高的核浆比和较小的细胞外间隙,水分子扩散受限,使MR扩散加权成像上肿瘤实质呈高信号[7];增强扫描肿块呈中等至明显强化;瘤周常可见中重度血管源性水肿;发生蛛网膜下腔转移时,脑回、脑叶的边界模糊,见条状或结节状强化;颅外转移以骨、淋巴结和软组织多见。
根据发病年龄、部位和影像学表现,AT/RT主要与髓母细胞瘤、室管膜瘤、小脑毛细胞型星形细胞瘤、幕上原始神经外胚层肿瘤相鉴别:①髓母细胞瘤好发年龄较AT/RT稍大,5~7岁,部位与AT/RT相似,小脑蚓部及后颅窝中线区,向第四脑室内生长,多灶性坏死是二者的重要鉴别点,髓母细胞瘤极少发生坏死、囊变;②室管膜瘤好发于儿童、幕下第四脑室内,四脑室内塑形性生长是本病特征性改变,易发生钙化、出血、囊变,大多数强化明显,可沿脑脊液途径种植转移,阻塞四脑室正中孔、侧孔后可造成阻塞性脑积水;③小脑毛细胞型星形细胞瘤常见于年龄较大儿童,多呈囊实性占位,可有壁结节,增强后壁结节明显强化,囊壁不强化或呈环形强化;④发生在婴幼儿幕上的AT/RT与原始神经外胚层肿瘤的影像学表现相似,两者鉴别诊断困难,AT/RT的肿瘤外周出现大的囊变是与原始神经外胚层肿瘤的重要鉴别征象[7]。其他如脉络丛乳头状瘤或癌、血管母细胞瘤、皮样囊肿等在影像学上比较有特征性,容易于AT/RT相鉴别。
AT/RT目前多采取以手术切除为主的综合性治疗,多数患者在肿瘤局部复发或柔脑膜播散转移后1年内死亡[7]。近年来随着磁共振技术的发展及普及,AT/RT逐渐被认识,鉴于本病恶性程度较高,预后极差,故早期诊断、早期手术至关重要,可明显提高患者生存期。
小脑非典型畸胎瘤样/横纹肌样瘤一例
-
-
关键词:
- 小脑肿瘤 /
- 体层摄影术,X线计算机 /
- 磁共振成像 /
- 非典型畸胎瘤样/横纹肌样瘤
-
[1] Biggs PJ, Garen PD, Powers JM, et al. Malignant rhabdoidtumor of the central nervous system. Hum Pathol, 1987, 18(4): 332-337. doi: 10.1016/S0046-8177(87)80161-2 [2] Rorke LB, Packer RJ, Biegel JA. Central nevous system atypical teratoid/rhabdoid tumor of infancy and childhood: definition of an entity. J Neurosurg, 1996, 85(1): 56-65. doi: 10.3171/jns.1996.85.1.0056 [3] Louis DN, Ohgaki H, Wiestler OD, et al. The 2007 WHO classifleation of tumours of the central nervous system. Acta Neurepathol, 2007, 114(2): 97-109. doi: 10.1007/s00401-007-0243-4 [4] Tanizkai Y, Oka H, Utmki S, et al. Atypical teratoid/rhabdoid tumor arising from the spinal cord-case report and review of the literature. Clin Neurothol, 2006, 25(2): 81-85. [5] Judkins AR, Burger PC, Hamilton RL, et al. INI1 protein expression distinguishes atypical teratoid/rhabdoid tumor from choroid plexus carcinoma. J Neuropathol Exp Neurol, 2005, 64(5): 391-397. doi: 10.1093/jnen/64.5.391 [6] 李南云, 武海燕, 金行藻, 等. 中枢神经系统非典型畸胎瘤样/横纹肌样瘤临床病理特点. 临床与实验病理学杂志, 2004, 20(5): 572-575. doi: 10.3969/j.issn.1001-7399.2004.05.017
[7] 季学满, 张宗军, 卢光明. 颅内非典型畸胎瘤样/横纹肌样瘤病理临床及影像学表现. 医学研究生学报, 2009, 22(12): 1337-1340. doi: 10.3969/j.issn.1008-8199.2009.12.027
-





 下载:
下载: